-
最近の投稿
アーカイブ
カテゴリー
投稿日カレンダー

「疥癬」 聞いたことはありますか?
疥癬、はダニの一種である「ヒゼンダニ」がヒトの皮膚に寄生しておこる皮膚の病気で、腹部、胸部、大腿内側などに激しいかゆみを伴う感染症です
直接的に肌から肌、また、衣類やリネン類を介して間接的にヒトからヒトへ感染します
疥癬には、通常疥癬と角化型疥癬の2つのタイプがあります
通常疥癬で寄生するヒゼンダニの数は数十匹以下ですが、
角化型疥癬では100万~200万匹であり、その感染力に大きな違いがあります
■通常疥癬
長い時間、肌と肌、手と手が直接触れることで、ダニが移動して感染します
少しの時間ではほとんど感染しません
まれに、患者さんが使用した寝具や衣類などを交換せずにすぐ他の人が使用することで感染することもあります
感染してから症状が出るまでの潜伏期間は1~2か月です
■角化型疥癬(ノルウェー疥癬とも呼ばれることもあります)
ダニが多く、感染力が強いため、短時間の接触、衣類や寝具を介した間接的な接触などでも感染します
また、剥がれ落ちた角質にも多数の生きているダニが含まれていて、それが付着することでも感染します
角化型疥癬の患者さんから感染する場合、4~5日後に発症することもあります
なお、角化型疥癬患者から感染した場合でも、まずは、通常疥癬として発症します
感染経路は以下の通りです
通常疥癬からの感染
=直接経路=
長時間、直接肌と肌が接触することによって感染します
短い時間触れるぐらいなら感染の心配はありません
=間接経路=
まれに通常疥癬の患者さんが使用した寝具(布団やベッド、シーツ)などを替えずに、すぐに他の人が使用することによって感染することもあります
角化型疥癬からの感染
=直接経路=
短時間の接触で感染します。
=間接経路=
衣類や寝具を介して感染します
角化型疥癬では角層内に多数のダニを含んでおり、皮膚から剥がれ落ちた角層に接触するだけでも感染します
特に夜になるとかゆみが強くなり、不眠になることもあります
ただし、ご高齢の方はかゆみの訴えが少ない場合があります。
疥癬特有な線状の皮疹(ひしん)です
手首や手のひら、指の間、指の側面、アキレス腱などに多くみられます
ヒゼンダニの抜け殻や糞(ふん)に対するアレルギー反応です
胸やお腹、腕、太ももなどに赤い小さな丘疹(きゅうしん)がみられ、激しいかゆみを伴います
男性は外陰部に結節(けっせつ)と呼ばれる数mmのしこりがみられることもあります
角化型疥癬の特徴的な症状です
手足やおしり、ひじ、ひざなどに、灰色~黄白色でざらざらの厚いあか(角質)がカキ殻のようにつきます
症状は爪にみられることもあります
また、かゆみは人によって異なり、かゆみがない場合もあります
疥癬になりやすい人
など免疫機能が低下している人にヒゼンダニが寄生することで発症します
また不潔な状態が長く続いていたり、健康でも家族に疥癬感染症がいると感染のリスクが高くなります
疥癬の感染を予防するには
まずは、似ている皮膚病もあるため必ず皮膚科を受診して診断を受けましょう
手洗いをしっかり行いましょう
感染した方を個室に隔離し、寝具ごと移動し拡大を防ぎましょう
使用した寝具・タオルは毎日洗浄、乾燥機(50℃10分間の熱で死滅)にかける、また天日干しにしてから使用してください
大型の乾燥機であれば20~30分処理すれば、全てのダニを殺すことが可能です
洗濯物運搬時はすぐにビニール袋に入れるなど皮膚垢が飛び散らないようにしましょう
居室の掃除機は毎日かけてください
入浴は家族の中で一番最後にし、風呂掃除は壁・床も忘れず洗いましょう
角化型疥癬の場合は手袋や予防着を着てください
在宅で暮らす高齢者は、発見が遅くなるケースも多いです
すぐに異常に気づけるよう、アップのスタッフは利用者様の肌を観察しながらケアにあたっています
特に入浴介助や手浴・足浴といった、相手の肌に触れるケアの際は、しっかり観察することができます
おむつ交換時でも、前回と比べて皮膚の状態に変化があれば、主治医へ報告し診察依頼をすることもあります
高齢の方は、褥瘡やあせも、疥癬、カビによる汚染など、皮膚の病気になりやすいため、観察を怠ることないよう関わっています
特に夏場は、あせもと疥癬の区別がつきづらく、見落としてしまうこともあります
また、疥癬は、同居している家族様にも感染する可能性が高いです
ご自身や同居家族様に、少しでも異変を感じたら、医療機関へ相談してください
適切な治療を受けることで、早期治癒に繋がります!

人間は、健康な時は無意識に平衡を保って安楽な姿勢を取っています
しかし、麻痺があったり、長期間にわたる臥床のために自分の力では安楽な姿勢を保持することができない患者などは、筋や関節に負担がかかり、腰背部痛や関節障害、褥瘡などが発生しがちです
そこで、適切なタイミングで体位を変換する必要が生じてきます
その際には、変換後、患者にとって安楽な体位を保持することが大切になってきます
安楽な体位を保持する際にチェックしたい項目には、次のようなものがあります
①脊椎の生理的弯曲が保持されているか
②筋の緊張はないか
③関節に負担がかかっていないか
④患者に疲労感がないか
⑤支持基底面が広く、物理的に安定しているか
⑥局部的に圧迫が加わっていないか
アップのナースも、利用者様の体の状態に合わせ、安楽な姿勢が取れるようポジショニングを心がけています
また、寝たきりの利用者様は、同一体位をとる時間が長くなりやすく、座位で過ごす方より褥瘡などの皮膚障害が生じやすいです
その為、エアマットやギャッジアップのベッドなどの介護用具を使用し、安楽な姿勢が取れるようケアしています
さまざまなケースでの姿勢保持があるため、一部紹介していきます
★日中、呼吸をしやすくする為に、背もたれ30度、枕使用し、頭部20度のギャッジアップ姿勢をとる
→内臓のよる横隔膜への圧迫がなくなり、呼吸がしやすくなります
また、睡眠中の呼吸を楽にするためには、背もたれ10度、枕の使用で頭部10度にすることで、いびきの改善にも繋がります
★リラックスできるよう、背もたれ30度、枕を使用し頭部20度、足元20度のギャッジアップ姿勢をとる
→足もギャッジアップすることで太ももの筋肉の緊張が緩和されます
★下肢のむくみを改善させるため、足元30度のギャッジアップ姿勢をとる
→重力の関係から、水分は下肢にたまりやすいため、心臓の位置より低く、枕と同じぐらいの高さにします
★介護度が低い時の食事や口腔ケアの際、背もたれ30度、枕の使用で頭部30度、足元30度のギャッジアップ姿勢
→頭を起こし、顎を引いた姿勢にすることで誤嚥を予防します
また、寝たきりの利用者様の中には、傾眠状態にある方が多いため、しっかり姿勢を起こして生活の中でのめりはりをつけています
褥瘡リスクがあり、背部を上げられない場合は、背もたれ16度、枕の使用にて頭部16度、足元16度にすることで、臀部への圧力を減らしながら、誤嚥しづらい姿勢をキープすることができます
このように、寝たきりの状態でも、ギャッジアップや枕の使用にて角度を変えることで、より安楽に生活することができます
行うケアの内容に合わせて角度を調整し、ケアを受けている最中も体に負担のないよう配慮しています
さまざまな介護用具がありますので、お悩みの方はぜひご相談ください!

8020運動とは
80歳になっても、自分の歯を20本以上保とう
という歯の運動のことです
厚生省と日本歯科医師会の呼びかけで、1989年から始まりました
30年余りがたち、2016年度における調査では2人1人が8020となり、当初の目標である50%を達成することができました
平均寿命が延びた今、いつまでも健康な人生を送るため、全身の健康と密接な関係にあるお口の健康を守ることが大切です
働き盛りは、仕事や家事など、日々の忙しさからお口のチェックや定期的な歯科検診が減り、葉や歯茎のケアがおろそかになりがちです
その結果、歯肉炎や歯周病が見られるようになります
40代以降になると、歯周病などにより歯を失う人が増えてきます
2019年に行われた国民生活基礎調査では、加齢につれ「歯が痛い」「歯茎がはれている」「出血している」など、自覚症状を持つ人が増えています
特に高齢になると、葉が失われることも影響し、「噛みづらい」と訴える方も急速に増加しています
定期的な歯科検診を受けることで、歯とお口の違和感を最小限に抑えることができます
平均寿命に加えて健康寿命も延びているこの時代、私たちの生命活動は「食事」によって支えられています
些細な変化を見逃し、放置することで歯を失ったり、食べる・噛むなどができなくなります
その結果、栄養不足を引き起こし、身体機能の低下を招きます
違和感を感じた際、すぐに受診しましょう
歯を失う一番の原因は、歯周病です
歯周病は、「世界でもっとも蔓延している感染症」として、ギネスブックにものっています
歯周病は、歯周病菌が増えて起こる病気のことで、歯垢の中の歯周病菌が増え続け、炎症を起こすことで歯を支える組織を破壊していきます
厚生労働省の調査によると、歯周ポケット4mm以上の人の割合は、年齢
が高くなるにつれて増加し、45~54歳の場合で約半数となります
歯周病の初期は、痛みなどの自覚症状がないため、歯周ポケットが深くなってはじめて気づくことが多いです
歯周病が体の様々な病気に影響していることがわかっています
◆糖尿病
歯周病の進行により賛成する炎症性物質が血液中に入ると、インスリンの働きを低下させてしまうため、血糖値が下がりづらくなります
◆心臓疾患
歯周病が動脈硬化を引き起こす要因ともいわれています
心臓の内膜に歯周病菌がつくと、心内膜炎という病気をも引き起こし、命に関わるケースもあります
◆骨粗鬆症
骨密度は低下するため、歯周病によって産生される炎症性物質により、全身の骨の代謝に悪影響を及ぼすと言われています
◆肥満
メタボリックシンドロームの発症が高まると報告があります
◆脳梗塞
歯周病にかかっている人とそうでない人と比較した際に、脳梗塞になりやすいという報告があります
◆認知症
動脈硬化を引き起こす要因として歯周病が影響するといわれており、脳血管性認知症の原因になる可能性があると言われています
◆誤嚥性肺炎
歯周病などの細菌が、食事や唾液と一緒に誤って気管に入ると、肺炎発症のリスクを高めます
噛むこと、噛めることは、健康寿命を育みます
噛む力を保つことは、歯と口のトラブルを防ぐだけでなく、様々な健康効果を生み出し、健康寿命を延ばすことができます
①歯と口の病気を防ぐ
噛むことで唾液が分泌され、口腔内を浄化し虫歯や歯周病を防ぎます
②脳の発達・認知症の予防
口の開閉により脳に酸素や栄養が送られ、脳細胞が活性化します
③発音・表情が良くなる
口の周りの筋肉を使うためハウトン・表情が良くなります
④肥満を防ぐ
よく噛むことで満腹感が得られ、食べ過ぎを防ぎます
⑤胃腸の疲れが少ない
きちんとかまずに飲み込むと、胃腸の負担を招きます
<セルフケアのポイント>
歯垢のたまりやすい場所を知りましょう
・歯と歯の間
・歯と歯茎の境目
・奥歯のかみ合わせ面の溝
フロスと歯間ブラシを使いましょう
歯ブラシの毛先が届きにくい所は、デンタルフロスや歯間ブラシを使って歯垢を除去しましょう
歯磨き粉を選びましょう
殺菌作用のあるものやフッ素配合のもの、歯垢を取り除く効果や歯垢をつきづらくするものなど、様々です
目的やお口の状況に合わせて選択していきましょう
歯医者へいくのは、歯が痛くなってから
という印象を持っている方は多いのではないでしょうか
検診や歯磨き指導など、予防にも力を入れています
かかりつけの歯医者を決め、定期的にチェックを受けることで全身の健康を保持していきましょう!

独居老人の現状
独居老人とは、1人で暮らしている高齢者のことを指します
以前の日本に比べて、現状1人暮らしをしている高齢者の人数は増えています
認知症が進行するリスクや孤独死を引き起こすことなどが考えられ、老後の生活に不安を感じている方も多いと思います
老化のサインとして、物忘れが以前より激しくなったり、道に迷って家の場所がわからくなった、薬の自己管理ができなくなった、などが挙げられます
これら以外にも、暮らしづらさや違和感を感じた場合は、早期に対応することが望ましいです
家族の思いや本人の意向によって、老後の生活をどこで過ごすかを決めていく必要があります
家での生活を望まれる方や、施設に入所希望のある方など、どのような生活を送りたいかを、家族間でしっかり話し合っておきましょう
独居老人問題の中で1番多く取り上げられているのは、「孤独死」です
一人で生活する上で、食事を摂ることを忘れてしまったり、病気の進行に気づけず倒れてしまったりすることもあります
特に夏や冬は、気温の変化に伴い、上手に環境調整ができず倒れてしまうこともあります
独居老人の孤独死を防ぐために、家族以外の方との親しい関係性を作っておくことが効果的です
例えば、地域住民とのコミュニケーションや、親戚等の関わりです
遠方に住んでいる場合や、すぐにかけつけることができない場合、家族の異変に素早く気づいてもらうことが大切です
在宅での生活が困難な場合は、施設を検討することも方法の1つです
説明会や見学などを通して、快適に過ごせるような環境を見つけましょう
現在利用者様の中にも、日中だけ独居状態の方、平日独居の方など、1人で過ごす時間が長い方もいらっしゃいます
なるべく孤独感を感じずに生活できるよう、サービスを毎日入れることもできます
平日ヘルパーを1日に2回利用し、デイサービスやショートステイ、訪問看護なども併用し、生活している方もみえます
各家庭において、在宅療養へのイメージやメリットが異なります
住み慣れた家での生活が快適なものとなるよう、ケアマネに相談してみましょう

呼吸器の病気 と言われると、何が思いつきますか?
以前紹介したコロナや肺炎、インフルエンザなども呼吸器の疾患の1つです
他にも、睡眠時無呼吸症候群や、気管支喘息、気胸やCOPDなどがあり、呼吸器疾患が原因で亡くなるケースも増えてきています
高齢になるにつれて、呼吸器疾患にかかる確率も増えていきます
今回は、呼吸器の疾患にかかった方へ、私たちがどのような看護をしているかをご紹介していきます
まず、観察を行います
看護師は、目と耳と手を使って観察し、アセスメントをしていきます
視診
口元に耳を近づけ、胸の動きを見たり、呼吸の音が聞こえるかなどを確認します
呼吸数・リズムを測定します
1分間静かに観察しますが、呼吸を測っていることを感じ取られないようにします
脈を測っているふりをして測ることもあります
こうすることで、自然な呼吸数・リズムを観察することができます
また、利用者様のお腹あたりに手を置いて、横隔膜の動きから呼吸の深さを調べることもできます
通常の呼吸では、横隔膜や、外肋間筋などの筋肉を用いて行われますが、さまざまな原因で換気量が増している場合や、呼吸筋疲労がみられる場合は、努力呼吸となっている場合があります
首や肩の筋肉まで使って呼吸してしまう努力呼吸は、余分なエネルギーを消費し、効率の悪い呼吸となってしまいます
このような状態の場合は、すぐに主治医へ連絡し、状況に応じて酸素療法を開始することもあります
看護師の目から観察し、状態を把握することで、ご本人様に今必要な看護を見極めることができるため、丁寧に観察をしていく必要があります
打診
指で胸壁を打つことで、音質の情報から疾患に結びつけることもできます
通常は清音であるはずの部位を叩いた時、濁音が生じた場合は、肺炎や無気肺、肺水腫といった疾患になっている可能性があります
鼓音が生じた場合は、気胸が疑われます
また、両手全体で明覚に経て、動きに左右差がないか、腫れや変形がないか、ごろごろするような振動がないかなども確認していきます
聴診
プライバシーに配慮しながら、聴診器を用いて胸の音を聞いていきます
大きめの呼吸をしていただくよう説明し、左右交互に聴診していきます
気管支の閉塞がある場合は、首元付近に聴診器を当てるとボーボー、ヒューヒューなどの異常音が聞こえることもあります
高齢の方で、呼吸器疾患を患っている方には、痰などの分泌物が自己にて排出できず、鼻や口、気道に貯留してしまうことが多くあります
こういった場合は、吸引器を用いて分泌物を除去していきます
肺炎などにより炎症が起きると、痰の産生量が増加してしまいます
そして痰が貯留し続けることで、窒息、無気肺やガス交換障害などの病気も併発し、さらに呼吸状態の悪化を招きます
吸引を行う際には、まずは自己排痰ができるかどうかを確認します
体をやさしく揺らしたりタッピングすることで、溜まっている痰を動かし、排出しやすくします
実際の吸引時は、1回10秒以内とし、十分に痰や分泌物などを除去できない場合は、呼吸状態に合わせて何度か吸引を行います
吸引時は苦痛を伴うこということを念頭に置き、無理なくケアしていきます
ケアの前後に、SPO2を測っておくと、痰がしっかり除去できたかを把握することができます
SPO2の正常値は95〜100%で、90%以下になると呼吸不全となり、生命の危険を及ぼします
このように、呼吸器の疾患がある場合は、観察をしたり、楽な体位が取れるよう体の向きを変えたり、吸引をしたりして、呼吸が安楽になるよう関わっていきます
症状に応じて主治医と密に連絡を取り、状態の悪化を防ぐことができるよう心がけています
在宅で過ごす時間が少しでも安楽なものとなるよう、1回1回の訪問をこれからも大切にしていきます

褥瘡(床ずれ)という言葉を聞いたことはありますか?
褥瘡とは、皮膚の同じ部分へ持続的に圧が加わることで生じる皮膚の病気です
皮膚に栄養がいきわたらず、最終的に壊死し潰瘍が生じてしまいます
寝たきりの方に多く見られますが、認知症や麻痺の方にも起こりやすい病気です
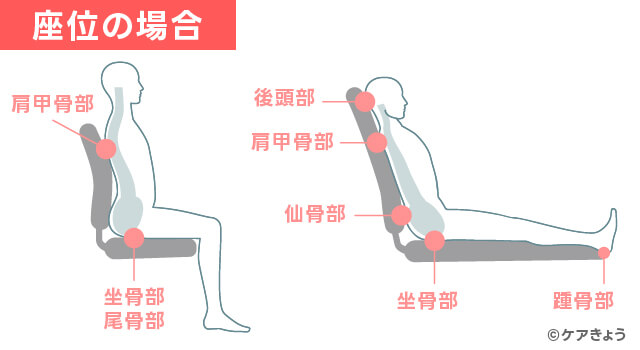
好発部位は、あおむけの状態では、
・後頭部
・肩甲骨部
・脊柱部
・仙骨部
・踵部(かかと)
が挙げられます
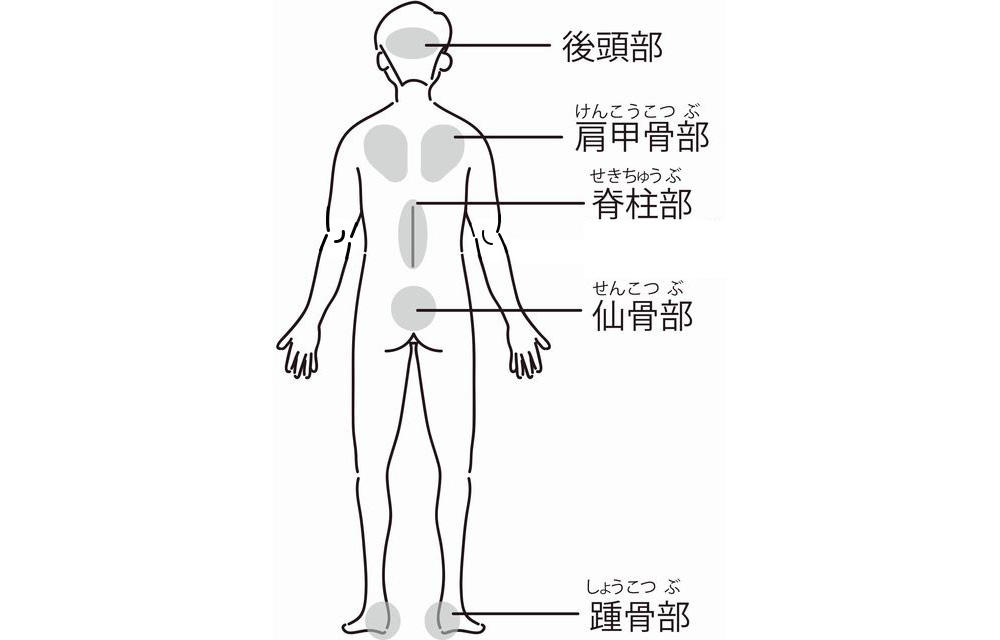
横向きでは、
・耳介部(耳)
・肩関節部
・肘関節部
・腸骨部
・大転子部
・膝関節部
・外踝部
が挙げられます
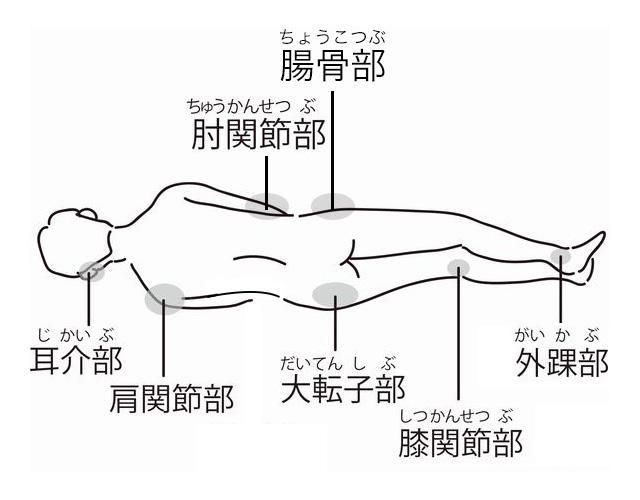
座位では、
・座骨部
・尾骨部
・背部
・肘関節部
が挙げられます
主な発生原因は大きく分けて4つ考えられています
①皮膚への持続的な圧迫
長時間の同じ姿勢の保持や、寝具の重み、窮屈な衣服の着用など
②皮膚への摩擦やずれ
シーツや衣服のしわ、のりの効きすぎ、移動時の摩擦、ベッドをギャッジアップした際や座位をとったときのずりおちなど
③体の不潔や皮膚の湿潤状態
下着やおむつなどによる皮膚の蒸れ、発汗や排泄物による皮膚の汚れなど
④全身状態の低下
栄養不良、血行障害、運動・感覚障害、皮膚や筋肉の退化など
褥瘡のできやすい部位が赤くなっている場合、褥瘡の前触れの可能性があります
人差し指で、赤くなっている部位を軽く3秒ほど押してみてください
白っぽく変化し、離すと再び赤くなるものは、褥瘡ではありません
押しても赤みが消えず、そのままの状態になるものは褥瘡になっていると判断できます
褥瘡ができてしまった場合は、すぐに医療機関へ相談してください
早期発見・早期治療で重症化を防ぐことができます
日々の生活の中で、褥瘡を予防することができるため、いくつかご紹介していきます
体位交換・ポジショニング
好発部位を意識しながら、身体の同じ部位に長時間の圧が加わらないよう、2~3時間に1回からだの向きを変えましょう
もし赤くなっている部位があれば、さらに圧迫されないように注意しましょう
褥瘡予防用部の使用
エアマットやクッション、体圧分散用部を活用すると効果的です
衣服の選択
肌触りが良く、通気性や吸湿性に優れた素材を選択していきましょう
また、衣服やシーツにしわやたるみができている場合は、しっかり引き伸ばしましょう
衣服の縫い目は皮膚の直接当たらないようにするとよいです
摩擦・ずれを軽減させる
ベッド上で体を移動させる際は、滑りやすいスライディングシート等を活用しましょう
身体の清潔保持
排泄物が皮膚についた状態だと、刺激になってしまうため優しくふき取り、清潔を保ちましょう
なるべくオムツ交換の頻度を増やし、入浴や身体拭きなども取り入れて皮膚をきれいにしましょう
栄養バランスの整った食事
エネルギーやタンパク質はもちろん、ビタミンやミネラルなどの豊富な食材も大切です
適度に水分補給をし、しっかり食事をとって体を健康に保ちましょう
現在担当させていただいている利用者様にも、褥瘡処置を行っている方は何名かいらっしゃいます
今ある褥瘡が早く治るよう日々処置の内容を見直したり、悪化を防ぎ、他の部位の褥瘡を発生させないようサポートしています
症状の改善とともに、使用する薬剤や処置の方法も随時主治医と相談しながら変えています
少しでも早く褥瘡が良くなるよう精いっぱい介入させていただいています
寝たきりの方だけでなく、座りっぱなしも意識しなければなりません
身近にご高齢の方や、上記に当てはまる方がいる場合は、意識してみてください

ストレスを抱えて生活していませんか?
ストレスとは、物体の外側からかけられた圧力によって歪みが生じた状態とされています
医学・心理学においては、心や体にかかる外部からの刺激を「ストレッサー」といい、ストレッサーに適応しようとして心や体に生じたさまざまな反応を「ストレス反応」と定義しています
ストレッサーには種類があり
①物理的ストレッサー:気温によるもの(暑さ・寒さなど)、環境によるもの(騒音・混雑など)
②化学的ストレッサー:公害物質、薬物、酸素不足などによるもの
③心理・社会的ストレッサー:人間関係、仕事・家庭での問題によるもの
が挙げられます
これらにより引き起こされるストレス反応は、身体面、心理面、行動面の3つにおいて生じます
身体面は、体の痛み、肩こり・腰痛、息切れや動悸などがあります
他にも、食欲不振や胃痛、原皮や下痢といった消化器症状も引き起こされます
心理面は、活気の低下、イライラ・不安感の増強、気分の落ち込みや興味・関心の低下が生じます
行動面は、飲酒・喫煙の量が増えたり、仕事においてミスや事故が生じやすくなります
これらのストレス反応が長く続く場合は、過剰なストレス状況に陥っているサインかもしれません
自分なりのストレス発散方法を試したり、専門家に相談したりしてかかっているストレスを緩和させましょう
特に在宅で生活している利用者様やご家族様は、現状においてのストレスを感じやすい状況にあります
思うように体を動かせない方や、家の中だけの生活になりがちで、ストレスを感じている方、疾患による苦痛を常に感じている方など、担当させていただいている利用者様にも、ストレスを抱えている方はたくさんいらっしゃいます
訪問時には、直接的なケアを行うだけでなく、心理面にもアプローチするよう心がけています
中には、お話しをしている最中に涙を流される方もいます
コミュニケーションを通して、少しでも利用者様のストレスを軽減させていけるよう、これからも関わっていきます
また、24時間利用者様の介護をしてくださっているご家族様へも、気配りを意識しています
ケア開始前後にお声がけし、今困っていることはないか、疲れていないか、しっかり休息が取れているか等を確認しています
在宅での療養は、訪問看護だけでは成り立ちません
ご家族様の協力が必要不可欠です
常に付き添ってくださっているご家族様の心理的負担を少しでも軽減させられるよう、介入しています
「アップさんがきてくれてる間は休憩できるからありがたい」「話を聞いてもらえて嬉しかった」など、実際にお声を頂いています
これからも広い視野を持ち、利用者様、ご家族様、他職種と連携しながら、よりよい看護ができるよう努力していきます

介護保険 ご存知ですか?
介護保険は、介護が必要な方に、その費用を給付してくれる公的な社会保険です
実際にサービスを受けるには、原則1割の自己負担が必要になってきます
ただし、前年度の所得に応じて、自己負担が2~3割に変わってきます
介護保険の加入者には、第一号被保険者と(65歳以上)と、第二号被保険者(40~64歳までの医療保険加入者)に分類されます
保険料の支払い義務はどちらにもありますが、サービスの対象者は原則第一号被保険者のみです
介護保険被保険者証は、運営主体が市区町村になるため、自治体の介護保険課、高齢者支援課などが窓口になります
この被保険者証は、65歳以上の方には、一人ひとりに郵送されます
40~64歳までの方には通常発行されません
しかし特定疾病に該当する場合は、介護認定されたのちに発行されます
要介護認定を受けると、様々なサービスを受けることができます
①居宅介護支援
ケアプランの作成や家族の相談対応など
②居宅サービス
自宅に住む方の為のサービスで、訪問型、通所型、短期滞在型に大きく分けられます
◆訪問型サービス
訪問介護(生活援助、身体介護):ヘルパーが介入します
訪問看護:医師の指示のもと、看護師が介入します
訪問入浴:自宅に浴槽を持ち込み、入浴介助を受けることができます
訪問リハビリ:自宅にリハビリスタッフが訪問します
居宅療養管理指導:医師、歯科医師、薬剤師、管理栄養士などに訪問してもらい、療養上の管理、指導を受けることができます
◆通所型サービス
デイサービス:食事・入浴の支援、心身機能の維持向上のためのリハビリやレクリエーションを受けることができます
デイケア:施設や病院などで、日常生活の自立のためにリハビリスタッフがリハビリを行います
認知症対応型通所介護:認知症の診断を受けた方が利用できるデイサービスです
◆短期滞在型サービス
ショートステイ:施設等に短期宿泊し、食事や入浴などの支援や、心身機能の維持向上のためのリハビリなどが受けられます
家族様の介護負担軽減や、施設入居準備等に利用できます
他にも、老健や特養などの施設に入居するサービスや、福祉用部に関するサービス、住宅改修関連のサービスも受けることができます
しかし、介護保険には、1か月に利用できる上限金額が存在するため、介護度に応じたサービス利用をしなければなりません
介護度が重いほど限度額は大きくなります
下記の表のように、介護度が重くなると、必要な介護も増えるため、費用も高額になります
ご本人様の状態に合わせ、本当に必要なサービスを担当ケアマネと相談していきましょう
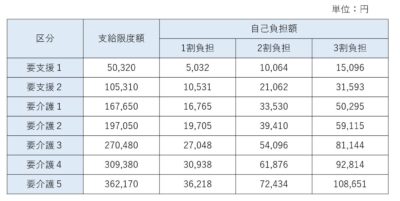
要介護以外の認定で、要支援と診断された方でも、介護予防のサービスを受けることができます
要支援の方は、支援があれば自立して生活ができるという判定のため、予防給付としてサービスが受けられます
そのため、先程挙げた訪問介護やデイサービス、一部福祉用具のレンタル等も利用できます
自己負担額も1~3割と同じですが、支給限度額が異なるため確認が必要です
以上のように、簡単にまとめてみましたが、実際に介護保険でできること、できないことを確認したいときは、まずは相談に行き、介護認定を受けましょう
認定調査後、担当のケアマネと具体的な相談を行うことで、利用できるサービスが明確になってきます
実際に訪問看護や訪問介護、福祉用具のレンタルを考えている方は、ご連絡ください!


高齢者に多い「肺炎」
なぜ肺炎が起きるのか、ご存じですか?
肺炎は、文字通り、肺の炎症です
普通の風邪は、鼻や喉といった上気道に原因微生物が感染して炎症が生じます
しかし、日常でかかる肺炎は、主に肺の中の感染症であり、肺胞という部位に炎症が起こります
肺胞の働きは、呼吸による酸素と二酸化炭素の交換をしています
つまり、呼吸をおこなっている肺胞に炎症が生じると、息苦しさや呼吸困難感などの症状を感じることになります
これらが重症化すると、ひどい時は入院をしなければなりません
風邪と症状は近いですが、重症化するリスクがあるので注意が必要です
特に高齢者の肺炎は、症状の発見が遅れがちです
発熱や咳、痰の出現などで気づくことが多いですが、これらの症状の出現がないまま、肺炎が進み、重症化してしまっているケースもよくあります
体力、免疫力が落ちている時は症状の進行も早いため、命に関わることもあります
・元気がない
・食欲がない
・いつも寝てばかり
・意識がはっきりしない
などの不定愁訴から、肺炎が発覚することもあるため、体に異変を感じたりご家族様でこのような症状がある場合は、早めに受診するようにしましょう
肺炎の予防法として、肺炎球菌ワクチンの接種があります
65歳以上で打つことができ、公費の助成で一度受けることができます
メリットとして、肺炎の重症化をおよそ70%下げることが期待できます
そして、心筋梗塞や狭心症などの心臓の病気、喘息やCOPDなどの呼吸器の病気、糖尿病、腎臓の病気などの持病を持っている方、脾臓摘出を受けた方などは接種が推奨されています
他にも、手洗い・うがいも効果的です
毎日の生活の中で感染予防を習慣化しましょう
毎食後のはみがきは、口腔内の細菌を減らすことができます
特に寝る前のはみがきは、念入りに行いましょう
睡眠中は唾液の分泌が低下するため、雑菌が繁殖しやすいです
歯だけでなく、頬の内側や舌の上なども磨いていきましょう
そして、食事の際には、
・よく噛んで食べること
・姿勢良く食べること
・食べ物に適度なとろみをつけること
なども意識していきましょう
食事の際のむせこみから、誤嚥性肺炎になるケースは非常に多く、1度肺炎を引き起こすと、治療後も肺炎が再燃することもあります
日頃の食事からむせないように気をつけましょう
肺炎を引き起こすと、治療のため食事が取れなくなったり、高熱などの症状によりさらに体力・免疫力の低下を招きます
健康に過ごせるよう、できることから取り入れてみてください

お盆とは、新暦の8月15日を中心として行われる、ご先祖様の霊を迎え入れる行事です
お盆の時期には先祖が浄土から地上に戻ってくると考えられています
ご先祖様を1年に1回、家にお迎えしともにひと時を過ごして、ご冥福をお祈りし、先祖の霊を供養します
お盆は、夏に行われる祖先の霊を祀る一連の行事のことを言います
日本のお盆は、古来の祖先崇拝や農耕儀礼などに仏教の盂蘭盆会(うらぼんえ)や儒教の思想などが混じり合い、現在の形となったと考えられています
以前は旧暦の7月15日を中心として行われていましたが、現在では新暦の8月15日を中心として行われることが多くなっています
一般的には13日の夕方に迎え火を焚いて故人の霊を迎えます
期間中には僧侶を招いてお経をあげ、お供えものを用意します
そして、16日の夕方に送り火を焚き、故人の霊を見送ります
ただし、地域によっては時期にばらつきがあるので、住んでいる地域の風習を確認する必要があります
お盆には、ご先祖様や亡くなった人たちの霊が家に帰ってくるといわれており、祖先の魂を迎えることを目的としています
そのため、迷わないように自宅の目印になるように提灯を下げたり、ご先祖様が乗るために、キュウリとナスに割り箸を刺して馬と牛に見立てた精霊馬を飾ったりします
キュウリは足の速い馬と見立てられ、ご先祖様が早く帰ってくださるように迎え火の時におきます
送り火の際はご先祖様に少しでも長くともに過ごしていただくため、牛に見立てたナスの乗り物で帰っていただきます
またご先祖様が供物をたくさん持ち帰れるように、という意味合いもあるといわれています
仏花の定番は菊ですが、リンドウ、キンセンカ、カーネーション、ケイトウなどもよく選ばれます
基本的に白色系の花が多いですが、紫色や黄色などの鮮やかな色の花をお供えすることもあり、地域や宗派によっても違います
お盆中は、釣りや虫取りなど生き物の命を奪うことにつながる娯楽はしてはいけないと言われています
仏教では不殺生戒の期間としており、厳格な家庭であればお盆中は肉や魚を使わない精進料理のみを食べて過ごします
また、お盆は霊を供養する期間であるため、「お祝い事は避ける」といった日本ならではの風習があります
また、亡くなった方は生前縁の深い場所(=家)に帰ってくるため、特にお盆の引っ越しはあまり良くないといわれています
いかがでしょうか?
お盆で何よりも大切なことは、ご先祖様に感謝の気持ちを持ち、心を込めて供養することです
海外にはない、日本独特の文化であるお盆を大切にしていきましょう
